Table des matières
Vascularite des petits capillaires
Vascularite des petits capillaires
Il s'agit d'un grand groupe de vascularites de la paroi des artérioles, des veinules ou des capillaires, dont le pronostic est très variable selon qu'il s'agit de vascularites cutanées pures ou systémiques.
L'aspect clinique le plus fréquent est le purpura (taches violacées qui ne s'estompent pas à l'appui) renflés et infiltrés, notamment dans les membres inférieurs, aggravé par la station debout, qui peut prendre plusieurs formes (pétéchiale et ecchymotique, nécrotique, pustuleuse...) formant une sorte de maille violacée (livedo reticularis) ou marbrée (livedo racemosa) sur les pattes. On peut aussi observer un phénomène de Raynaud (quelques doigts blanchissent au froid).
Le purpura et le liveo peuvent être associés à d'autres lésions cutanées (papules, nodules, lésions nécrotiques, bulles saignantes), urticaire fixe qui ne démange pas.
La présence de manifestations extérieures à la peau constitue un facteur de gravité, montrant la présence d'une atteinte vasculaire au niveau des organes :
- douleur articulaire,
- douleurs abdominales, selles noires, trouble du transit,
- neuropathie périphérique
- œdème des membres inférieurs,
- Hypertension artérielle,
- difficultés respiratoires, asthme, crachats de sang…
Le médecin prescrit des examens visant à rechercher une cause et des signes de gravité : prise de sang avec numération globulaire, recherche d'inflammation, tests hépatiques et rénaux, etc., recherche de sang dans les selles et radiographies selon les points d'appel ( radiographie pulmonaire en cas de difficultés respiratoires, etc.).
Vascularite déclenchée par une infection :
- bactérien : streptocoque, cocci à Gram négatif (gonocoque et méningocoque)
- virale : hépatite, mononucléose infectieuse, VIH, etc.
- parasitaire : paludisme…
- fongique : Candida albicans …
Vascularite associée à des anomalies immunologiques
- Cryoglobulinémie de type II (monoclonale mixte) et III (polyclonale mixte), associée à une maladie auto-immune, une infection (en particulier l'hépatite C) ou une maladie du sang
- Hypocomplémentémie (vascularite urticarienne de Mac Duffie)
- Hyperglobulinémie (pourpre hyperglobulinémique de Waldenström)
- Connectivite : lupus, syndrome de Gougerot-Sjögren, polyarthrite rhumatoïde…
- Vascularite des maladies du sang et des tumeurs malignes
- Leucémie, lymphome, myélome, cancer
- Vascularite associée aux ANCA (anticorps anti-cytoplasme des neutrophiles)
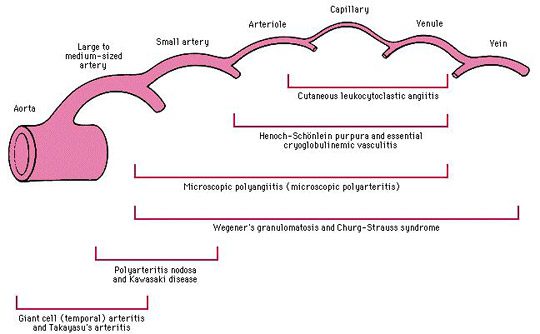
Micro Poly Angéite ou MPA
La micropolyangéite (MPA) est une angéite nécrosante systémique dont les signes cliniques sont très proches de ceux de la PAN.
Le MPA est associé à des ANCA de type anti-myéloperoxydase (anti-MPO) et il donne typiquement lieu à une glomérulonéphrite rapidement progressive et à une atteinte pulmonaire absente dans la PAN.
Le traitement de l'AMP comme de la PAN débute par une corticothérapie, parfois associée à des immunosuppresseurs (cyclophosphamide notamment)
Maladie de Wegener
La granulomatose de Wegener est une vascularite dont l'apparition est généralement marquée par des symptômes ORL ou respiratoires (sinusite, pneumopathie...) résistants aux traitements antibiotiques.
Classiquement, une atteinte ORL diffuse (pansinusite destructrice), pulmonaire (nodules parenchymateux) et rénale (glomérulonéphrite nécrosante pauci-immune en croissant) produit la triade classique de la granulomatose de Wegener.
La membrane cutanée-muqueuse touche environ 50 % des patients : purpura (taches violacées qui ne disparaissent pas à la pression) renflées et infiltrées, papules, nodules sous-cutanés, ulcérations cutanées, pustules, vésicules, gingivite hyperplasique…
L'ANCA est un test diagnostique et évolutif de la granulomatose de Wegener, à fluorescence cytoplasmique diffuse (c-ANCA), finement granuleuse à rehaussement périnucléaire et/ou à fluorescence purement périnucléaire (p-ANCA).
La prise en charge de la granulomatose de Wegener, qui peut parfois être considérée comme une urgence médicale, doit être réalisée en milieu hospitalier spécialisé, par une association de cortisone et de cyclophosphamide par voie orale.
Maladie de Churg et de Strauss
L'asthme est un critère majeur et précoce de cette vascularite, qu'il précède en moyenne de 8 ans avant les premiers signes de vascularite (neuropathie, troubles sinusiens, etc.) et qui persiste ensuite.
Les analyses sanguines montrent notamment une nette augmentation des globules blancs polynucléaires éosinophiles
Le traitement de la maladie de Churg et Strauss commence par une corticothérapie, parfois associée à des immunosuppresseurs (en particulier le cyclophosphamide)
L'avis de notre médecin
Le purpura infiltré (plaques violacées un peu épaisses qui ne s'estompent pas avec la pression des doigts) est le signe clé de la vascularite. Malheureusement, ce signe n'est pas toujours présent et la variabilité des signes cliniques non spécifiques rend souvent le diagnostic difficile pour les médecins. De même, il est souvent difficile de trouver une cause à traiter dans les vascularites des petits vaisseaux, qui sont de loin le cas le plus important rencontré en pratique courante par rapport aux vascularites des moyens et gros vaisseaux : environ la moitié des vascularites des petits vaisseaux. les vaisseaux n'ont pas de cause retrouvée lors des explorations biologiques et radiologiques que le médecin réalise pour rechercher une étiologie. On parle souvent de « vascularite allergique » ou de « vascularite d'hypersensibilité » ou plutôt de « vascularite cutanée des petits vaisseaux de calibre idiopathique ». Dr Ludovic Rousseau, dermatologue |
Repères
Groupe d'étude français sur les vascularites : www.vascularites.org
Dermatonet.com, site d'information sur la peau, les cheveux et la beauté par un dermatologue
MedicineNet : http://www.medicinenet.com/vasculitis/article.htm